سرطان یکی از بیماریهای پیچیده و جدی است که میتواند بر بخشهای مختلف بدن تأثیر بگذارد و در صورت عدم تشخیص و درمان بهموقع، زندگی فرد را به خطر بیندازد. این بیماری انواع مختلفی دارد که از جمله شایعترین آنها میتوان به سرطان ریه، سرطان پستان، سرطان روده بزرگ، سرطان پروستات و سرطان خون اشاره کرد. هر نوع سرطان میتواند با علائم متفاوتی ظاهر شود و در مراحل اولیه ممکن است نشانههای آشکاری نداشته باشد. تشخیص زودهنگام و آغاز درمان مناسب نقش مهمی در کنترل بیماری و بهبود کیفیت زندگی بیماران دارد.
در این میان، دریافت مراقبتهای حرفهای نقش مهمی در روند درمان و کاهش عوارض بیماری دارد. بسیاری از بیماران سرطانی به دلیل ضعف جسمانی یا نیاز به مراقبتهای تخصصی، امکان مراجعه مداوم به مراکز درمانی را ندارند. در چنین شرایطی، پرستار در خانه میتواند کمک شایانی به بیمار و خانواده او کند. حضور یک پرستار متخصص در منزل نهتنها باعث افزایش آرامش بیمار میشود، بلکه با ارائه مراقبتهای پزشکی و حمایتی روند بهبودی را تسهیل کرده و از بستریهای غیرضروری در بیمارستان جلوگیری میکند.
سرطان چیست؟
در پاسخ به سوال اینکه سرطان چیست باید بگوییم که سرطان یک بیماری است که در آن سلولهای بدن به طور غیرقابل کنترل شروع به تقسیم و تکثیر میکنند و به بافتهای اطراف خود نفوذ میکنند. بدن انسان از تریلیونها سلول تشکیل شده است و در شرایط عادی، سلولها برای تولید سلولهای جدید رشد کرده و تقسیم میشوند تا نیازهای بدن را تأمین کنند. زمانی که سلولها پیر میشوند یا دچار آسیب میشوند، باید از بین بروند و سلولهای جدید جایگزین آنها شوند. اما در صورت بروز سرطان، این فرآیند مختل میشود و سلولهای آسیبدیده به جای مرگ، به زندگی ادامه میدهند. این سلولها میتوانند به صورت غیرمحدود تقسیم شده و تومورها را شکل دهند.
بسیاری از سرطانها تومورهای جامدی ایجاد میکنند که تودهای از بافت هستند، در حالی که برخی از سرطانها مانند لوسمیها تومور جامد ندارند. تومورهای سرطانی بدخیم هستند، به این معنی که میتوانند به بافتهای مجاور حمله کنند و یا از طریق خون و سیستم لنفاوی به سایر نقاط بدن منتقل شوند و تومورهای جدیدی ایجاد کنند. در مقابل، تومورهای خوشخیم به بافتهای اطراف گسترش نمییابند، اگرچه ممکن است در برخی موارد رشد زیادی داشته باشند. این تومورها معمولاً پس از برداشته شدن دوباره رشد نمیکنند، بر خلاف تومورهای بدخیم که ممکن است دوباره رشد کرده و گسترش یابند.

سرطان چگونه به وجود میآید؟
سرطان یک بیماری با ریشه ژنتیکی است که به واسطه تغییراتی در ژنهایی که فرایندهای رشد و تقسیم سلولی را کنترل میکنند، به وجود میآید. این تغییرات ژنتیکی ممکن است از والدین به فرزند منتقل شوند یا در طول زندگی فرد به دلیل خطاهایی در تقسیم سلولی ایجاد شوند. علاوه بر این، عوامل محیطی مختلف نیز میتوانند نقش بسزایی در بروز سرطان ایفا کنند. به عنوان مثال، تماس با مواد شیمیایی موجود در دود تنباکو یا تابشهای مضر اشعه ماوراء بنفش خورشید میتواند به تغییرات سلولی منجر شود.
هر سرطان ویژگیهای ژنتیکی خاص خود را دارد و ممکن است به مرور زمان، تغییرات بیشتری در ساختار سلولی ایجاد شود. حتی در یک تومور واحد، سلولهای مختلف ممکن است تغییرات ژنتیکی متفاوتی داشته باشند. به طور کلی، سلولهای سرطانی معمولا نسبت به سلولهای طبیعی، دچار تغییرات بیشتری در DNA هستند و برخی از این تغییرات میتوانند خود نتیجه رشد و گسترش سرطان باشند، ولی دلیل اصلی بروز آن نیستند.
انواع سرطان
سرطان بیماری پیچیدهای است که میتواند در هر نقطه از بدن رخ دهد از جمله ریه، پستان، روده بزرگ، پوست، مغز و حتی سرطان بینی. هر نوع سرطان بسته به محل بروز آن، علائم و روشهای درمانی متفاوتی دارد، اما تشخیص زودهنگام و مراقبتهای مناسب میتواند تأثیر بسزایی در روند درمان داشته باشد. به طور کلی سرطانها بر اساس منشأ سلولی و بافت درگیر، دستهبندی میشوند.
کارسینوما
کارسینوما، شایعترین نوع سرطان است که از سلولهای پوششی بدن سرچشمه میگیرد این سلولها وظیفه محافظت از اندامهای داخلی و خارجی بدن را برعهده دارند. زمانی که این سلولها به دلایل مختلفی مانند جهشهای ژنتیکی به صورت غیرطبیعی تکثیر شوند، تومورهای سرطانی به نام کارسینوما تشکیل میشوند. این تومورها میتوانند در اندامهای مختلفی مانند پوست، ریه، روده بزرگ و بسیاری از اندامهای داخلی دیگر ایجاد شوند. کارسینوماها به دلیل فراوانی سلولهای پوششی در بدن، شایعترین نوع سرطان محسوب میشوند.
کارسینوماها را میتوان بر اساس منشأ سلولی و محل ایجاد، به انواع مختلفی تقسیم کرد. برخی از انواع شایع کارسینوما عبارتند از:
- کارسینوم سلول بازال: شایعترین نوع سرطان پوست است و معمولاً در نواحی در معرض نور خورشید ایجاد میشود.
- کارسینوم سلول سنگفرشی: نوع دیگری از سرطان پوست است که اغلب در نواحی در معرض نور خورشید، مانند صورت، لبها و دستها ایجاد میشود.
- آدنوکارسینوما: از سلولهای غدهای منشأ میگیرد و میتواند در اندامهایی مانند روده بزرگ، سینه، پانکراس و پروستات ایجاد شود.
- کارسینوم سلول کلیوی: از سلولهای لولههای کلیوی منشأ میگیرد و نوعی سرطان کلیه است.
علت دقیق ایجاد کارسینوما هنوز به طور کامل شناخته نشده است، اما عوامل زیر میتوانند در ایجاد آن نقش داشته باشند:
- جهشهای ژنتیکی: تغییرات در DNA سلولها که باعث میشود سلولها به صورت غیرطبیعی رشد کنند.
- قرار گرفتن در معرض مواد سرطانزا: مانند برخی مواد شیمیایی، تشعشعات و برخی ویروسها.
- سیگار کشیدن: یکی از مهمترین عوامل خطر برای انواع مختلف سرطان، از جمله سرطان ریه و مثانه است.
- چاقی و کم تحرکی: با افزایش خطر ابتلا به برخی انواع سرطان، مانند سرطان روده بزرگ و سینه، مرتبط است.
علائم کارسینوما بسته به نوع، اندازه و محل تومور متفاوت است. برخی از نشانه های سرطان کارسینوما عبارتند از:
- توده یا برآمدگی: ممکن است در هر قسمت از بدن احساس شود.
- خونریزی غیر طبیعی: مانند خونریزی از واژن، مقعد یا سرفه کردن خون.
- تغییرات در عادات روده یا مثانه: مانند یبوست، اسهال یا تکرر ادرار.
- کاهش وزن بدون دلیل مشخص
- خستگی و ضعف
- تغییر در ظاهر خالها: مانند بزرگ شدن، تغییر رنگ یا شکل خالها.
سارکوما
سارکوما نوعی سرطان است که از بافتهای همبند بدن سرچشمه میگیرد. این بافتها، مانند استخوان، غضروف، عضله و چربی، نقش اساسی در ساختار و پشتیبانی از بدن دارند. بر خلاف کارسینوما که از سلولهای پوششی شروع میشود، سارکوما از سلولهای این بافتهای همبند نشأت میگیرد. تومورهای سارکوما معمولاً رشد سریعتری نسبت به کارسینوما دارند و میتوانند در قسمتهای مختلف بدن، از جمله اندامها، دیواره رگهای خونی و بافتهای نرم ایجاد شوند.
سارکوماها به دو دسته اصلی تقسیم میشوند:
- سارکومهای استخوانی: این نوع سارکوماها در استخوانها ایجاد میشوند و معمولاً در کودکان و نوجوانان شایعتر هستند.
- سارکومهای بافت نرم: این سارکوماها در بافتهای نرم بدن، مانند عضلات، چربی، رگهای خونی و اعصاب ایجاد میشوند.
علت دقیق ایجاد سارکوما هنوز به طور کامل مشخص نیست، اما برخی عوامل خطر عبارتند از:
- جهشهای ژنتیکی: تغییرات در ژنها که باعث میشود سلولها به صورت غیرطبیعی رشد کنند.
- قرار گرفتن در معرض مواد شیمیایی: برخی مواد شیمیایی ممکن است خطر ابتلا به سارکوما را افزایش دهند.
- تشعشع: افرادی که تحت درمان با پرتودرمانی قرار گرفتهاند، ممکن است در معرض خطر بیشتری برای ابتلا به سارکوما باشند.
- برخی بیماریهای ژنتیکی: مانند سندرم لی-فراومنی
نشانه های سرطان سارکوما بسته به نوع، اندازه و محل تومور متفاوت است. برخی از علائم شایع عبارتند از:
- توده یا برآمدگی: این توده معمولاً سفت و بدون درد است.
- درد: درد ممکن است در محل تومور یا در قسمتهای دیگر بدن احساس شود.
- تورم: تورم در ناحیه اطراف تومور
- شکستگی استخوان: در صورتی که تومور در استخوان ایجاد شود.
- خستگی و کاهش وزن: این علائم ممکن است در مراحل پیشرفته بیماری ایجاد شوند.
لوسمیا
لوسمیا یا سرطان خون بیماریای است که در سلولهای خونی و مغز استخوان رخ میدهد. مغز استخوان وظیفه تولید سلولهای خونی سالم را بر عهده دارد. در لوسمیا، این سلولها به طور غیرطبیعی و با سرعت زیاد تکثیر میشوند و در نتیجه سلولهای سالم را از بین میبرند و عملکرد طبیعی مغز استخوان را مختل میکنند.
لوسمیا به دو دسته اصلی تقسیم میشود:
- لوسمی حاد: این نوع لوسمیا به سرعت پیشرفت میکند و نیاز به درمان فوری دارد.
- لوسمی مزمن: این نوع لوسمی کندتر رشد میکند و ممکن است سالها بدون ایجاد علائم قابل توجه پیشرفت کند.
علت دقیق لوسمیا هنوز به طور کامل شناخته شده نیست، اما عوامل زیر ممکن است در ایجاد آن نقش داشته باشند:
- جهشهای ژنتیکی: تغییرات در DNA سلولها که باعث میشود سلولها به صورت غیرطبیعی رشد کنند.
- قرار گرفتن در معرض مواد شیمیایی: برخی مواد شیمیایی ممکن است خطر ابتلا به لوسمی را افزایش دهند.
- تشعشع: افرادی که تحت درمان با پرتودرمانی قرار گرفتهاند، ممکن است در معرض خطر بیشتری برای ابتلا به لوسمی باشند.
- برخی بیماریهای ژنتیکی: مانند سندرم داون
نشانه های سرطان لوسمیا بسته به نوع و مرحله بیماری متفاوت است. برخی از علائم شایع عبارتند از:
- خستگی و ضعف: به دلیل کاهش تعداد گلبولهای قرمز خون
- کبودی آسان و خونریزی: به دلیل کاهش تعداد پلاکتها
- تب و عفونتهای مکرر: به دلیل کاهش تعداد گلبولهای سفید خون
- کاهش وزن بدون دلیل مشخص
- درد استخوانها و مفاصل
- بزرگ شدن طحال و کبد
- تعریق شبانه
- تورم غدد لنفاوی
لنفوم
لنفوم نوعی سرطان است که در سیستم لنفاوی رخ میدهد. سیستم لنفاوی بخشی مهم از سیستم ایمنی بدن است که به مبارزه با عفونتها کمک میکند. در لنفوم، سلولهای لنفاوی به طور غیرطبیعی و با سرعت زیاد تکثیر میشوند و تودههایی را در غدد لنفاوی، طحال و سایر اندامهای لنفاوی ایجاد میکنند. این تودهها میتوانند به اندامهای دیگر نیز گسترش یابند. لنفوم انواع مختلفی دارد و علائم آن بسته به نوع و مرحله بیماری متفاوت است.
لنفومها به دو دسته اصلی تقسیم میشوند:
- لنفوم هوچکین: این نوع لنفوم معمولاً از یک غده لنفاوی شروع شده و به تدریج به غدد لنفاوی دیگر گسترش مییابد. سلولهای سرطانی در این نوع لنفوم، سلولهای رید-شتنبرگ نامیده میشوند.
- لنفوم غیر هوچکین: این نوع لنفوم انواع مختلفی دارد و سلولهای سرطانی آن متفاوت از سلولهای رید-شتنبرگ هستند. لنفوم غیر هوچکین معمولاً سریعتر از لنفوم هوچکین رشد میکند.
نشانه های سرطان لنفوم ممکن است بسته به نوع، اندازه و محل تومور متفاوت باشد. برخی از علائم شایع عبارتند از:
تورم غدد لنفاوی: اغلب اولین علامت لنفوم است و معمولاً در گردن، زیر بغل یا کشاله ران احساس میشود.
- خستگی و ضعف
- کاهش وزن بدون دلیل مشخص
- تب و تعریق شبانه
- خارش پوست
- درد شکم
- مشکلات تنفسی
ملانوما
ملانوما نوعی سرطان پوست است که از سلولهای ملانوسیت، تولیدکننده ملانین (رنگدانه پوست) نشأت میگیرد. ملانین به پوست رنگ داده و از آن در برابر اشعههای مضر خورشید محافظت میکند. اما در ملانوما، این سلولها به صورت غیرطبیعی رشد کرده و تومورهایی را تشکیل میدهند که میتوانند به سرعت به سایر قسمتهای بدن گسترش یابند. به همین دلیل، ملانوما یکی از خطرناکترین انواع سرطان پوست محسوب میشود و تشخیص زودهنگام آن برای درمان مؤثر بسیار مهم است.
ملانوما انواع مختلفی دارد که هر کدام ویژگیهای خاص خود را دارند:
- ملانومای سطحی گسترده: شایعترین نوع ملانوما است و معمولاً به صورت یک لکه مسطح و بزرگ با حاشیههای نامنظم دیده میشود.
- ملانومای ندولی: به صورت یک برجستگی سفت و تیره رنگ روی پوست ظاهر میشود و سریعتر از سایر انواع ملانوما رشد میکند.
- ملانومای لنتیگو مالینا: معمولاً در افراد مسن و در نواحی در معرض نور خورشید، مانند صورت و پشت دستها، ایجاد میشود.
- ملانومای عدسی اندام: در کف دستها، کف پاها یا زیر ناخنها ایجاد میشود و تشخیص آن دشوارتر است.
سرطان سیستم عصبی مرکزی
سرطان سیستم عصبی مرکزی نوعی بیماری است که در آن تومورهای سرطانی در مغز یا نخاع شکل میگیرند. این تومورها میتوانند از انواع مختلف سلولهای عصبی یا بافتهای پشتیبانی کننده مغز و نخاع منشأ بگیرند که علت ایجاد این نوع سرطان هنوز به طور کامل شناخته شده نیست، اما عوامل ژنتیکی، قرار گرفتن در معرض برخی مواد شیمیایی و تشعشعات، و برخی بیماریهای ویروسی ممکن است در ایجاد آن نقش داشته باشند.
علائم سرطان سیستم عصبی مرکزی بسته به اندازه و محل تومور، نوع سلولهای سرطانی، و سرعت رشد تومور متفاوت است. برخی از علائم شایع عبارتند از:
- سردرد: اغلب اولین و شایعترین علامت است و معمولاً با فعالیت بدنی بدتر میشود.
- تشنج: تغییرات ناگهانی و کوتاه مدت در عملکرد مغز که ممکن است باعث حرکات غیرارادی، از دست دادن هوشیاری یا تغییرات حسی شود.
- تهوع و استفراغ: به ویژه در صبحها و پس از فعالیت بدنی.
- اختلالات بینایی: مانند تاری دید، دوبینی یا از دست دادن بخشی از میدان دید.
- ضعف یا بیحسی در یک طرف بدن: به ویژه در صورت، دست یا پا.
- تغییرات شخصیتی: مانند تحریکپذیری، افسردگی یا مشکلات حافظه.
- مشکلات تعادلی و هماهنگی: مانند راه رفتن نامتعادل یا مشکل در انجام کارهای ظریف.
انواع سرطان دیگری نیز وجود دارند که ممکن است از بافتهای خاصی مانند کلیه، کبد، پروستات یا تخمدانها سرچشمه بگیرند. هر نوع سرطان ویژگیهای خاص خود را دارد و روشهای تشخیص و درمان آن نیز متفاوت است.
علل ابتلا به سرطان چیست؟
سرطان یک بیماری پیچیده است که به علت ترکیبی از عوامل ژنتیکی، محیطی و سبک زندگی ایجاد میشود. علت ابتلا به سرطان عبارتند از:
عوامل ژنتیکی
برخی افراد ممکن است از والدین خود ژنهای جهشیافتهای به ارث ببرند که خطر ابتلا به انواع خاصی از سرطانها مانند سرطان پستان یا سرطان کولون را افزایش میدهند. این جهشها میتوانند سبب رشد غیرقابل کنترل سلولها و ایجاد سرطان شوند.
مواد شیمیایی و سموم
تماس با مواد شیمیایی مضر مانند دود تنباکو، آزبست، بنزن و برخی مواد شیمیایی صنعتی میتواند به سلولها آسیب بزند و موجب تغییرات ژنتیکی شود که منجر به سرطان میشود.
اشعهها
تابشهای مضر مانند اشعه ماوراء بنفش خورشید یا اشعه ایکس میتوانند باعث آسیب به DNA سلولها شده و به رشد غیرقابل کنترل آنها منجر شوند. این آسیبها به ویژه در پوست میتوانند باعث سرطان پوست (ملانوم) شوند.
ویروسها و عفونتها
برخی از ویروسها مانند ویروس پاپیلومای انسانی (HPV)، هپاتیت B و C، و ویروس اپشتین بار (EBV) میتوانند باعث تغییرات در DNA سلولها و بروز سرطانهای مختلف مانند سرطان دهانه رحم، کبد و خون شوند.
رژیم غذایی و سبک زندگی
مصرف غذاهای پرچرب، فرآوریشده و کمفیبر میتواند خطر ابتلا به سرطانهایی مانند سرطان روده بزرگ را افزایش دهد. همچنین، مصرف مشروبات الکلی و چاقی به عنوان عواملی برای افزایش خطر ابتلا به انواع مختلف سرطان شناخته شدهاند.
سیگار کشیدن
یکی از مهمترین عوامل ایجاد سرطانهای ریه، دهان، گلو و لوزالمعده است. مواد شیمیایی مضر موجود در دود سیگار باعث آسیب به سلولها و تغییرات ژنتیکی در DNA میشوند که میتواند منجر به سرطان شود.
به نقل از سایت رسمی American Cancer Society
سیگار کشیدن عامل حدود ۲۰٪ از کل موارد سرطان و حدود ۳۰٪ از مرگومیرهای ناشی از سرطان در ایالات متحده است.
حدود ۸۰٪ از موارد سرطان ریه (و حدود ۸۰٪ از کل مرگومیرهای ناشی از سرطان ریه) به دلیل سیگار کشیدن رخ میدهد. سرطان ریه، عامل اصلی مرگومیر ناشی از سرطان در میان مردم ایالات متحده است.
عوامل هورمونی
تغییرات هورمونی مانند مصرف طولانیمدت قرصهای ضدبارداری یا هورمونهای درمانی پس از یائسگی میتوانند خطر ابتلا به سرطان پستان و سرطان رحم را افزایش دهند.
سن
احتمال ابتلا به سرطان با افزایش سن بیشتر میشود، زیرا با گذشت زمان، سلولها بیشتر در معرض جهشهای ژنتیکی و آسیبهای محیطی قرار میگیرند.
سیستم ایمنی ضعیف
افرادی که سیستم ایمنی ضعیفی دارند، مانند بیماران مبتلا به HIV یا کسانی که داروهای سرکوبگر سیستم ایمنی مصرف میکنند، ممکن است در معرض خطر بالاتری برای ابتلا به انواع خاصی از سرطانها قرار گیرند.
روشهای تشخیص سرطان
تشخیص زودهنگام سرطان میتواند تأثیر زیادی بر روند درمان و بهبود بیمار داشته باشد. روشهای مختلفی برای تشخیص سرطان وجود دارد که به پزشکان کمک میکند تا نوع، محل و مرحله بیماری را شناسایی کنند. برخی از روشهای رایج تشخیص سرطان عبارتند از:
- معاینات بالینی: در ابتدا، پزشک ممکن است از طریق معاینه فیزیکی، تاریخچه پزشکی و علائم بیمار به وجود سرطان مشکوک شود. معاینه بالینی به شناسایی تودهها، تغییرات در پوست یا بافتهای نرم و علائم دیگر کمک میکند.
- آزمایشهای خون: آزمایشهای خون میتوانند نشاندهنده علائم غیرعادی مانند افزایش تعداد سلولهای سرطانی یا سطح بالای مواد شیمیایی خاص در بدن باشند. به عنوان مثال، آزمایش مارکرهای توموری میتواند برای برخی انواع سرطانها مانند سرطان پستان یا پروستات مفید باشد.
- تصویربرداری: از تکنیکهای تصویربرداری مانند رادیولوژی، سیتیاسکن (CT)، امآرآی (MRI)، اولتراسونوگرافی (سونوگرافی) و اسکن PET برای شناسایی تومورها، اندازهگیری و مشاهده گسترش سرطان در بدن استفاده میشود. این روشها به پزشک کمک میکنند تا ساختارهای داخلی بدن را بررسی و نواحی مشکوک را شناسایی کند.
- بیوپسی: در بیوپسی، نمونهای از بافت مشکوک از بدن گرفته میشود و تحت میکروسکوپ بررسی میشود تا مشخص شود آیا سلولها سرطانی هستند یا خیر. بیوپسی میتواند به صورت سوزنی، از طریق جراحی یا به کمک تصویربرداری انجام شود.
- آزمایشهای ژنتیکی: در برخی موارد، پزشکان برای شناسایی جهشهای ژنتیکی خاص که با سرطان مرتبط هستند، آزمایشهای ژنتیکی انجام میدهند. این آزمایشها میتوانند به شناسایی خطر ابتلا به سرطانهای خاص کمک کنند یا اطلاعاتی در مورد پاسخ به درمانهای خاص بدهند.
- آزمایشهای مولکولی: این آزمایشها برای شناسایی تغییرات مولکولی در سلولهای سرطانی استفاده میشوند. با شناسایی این تغییرات، پزشکان میتوانند نوع خاصی از سرطان را تشخیص دهند و بهترین روش درمان را انتخاب کنند.
- آندوسکوپی: این روش به پزشک اجازه میدهد که از طریق یک لوله نازک و انعطافپذیر با یک دوربین کوچک به داخل بدن نگاه کند. این روش برای شناسایی سرطان در نواحی مختلف مانند معده، روده بزرگ، مثانه و ریهها مفید است.
- پاپ اسمیر (Pap Smear): این آزمایش برای شناسایی سرطان دهانه رحم انجام میشود. در این روش، نمونهای از سلولهای گردن رحم گرفته شده و برای وجود سلولهای غیرطبیعی که میتوانند به سرطان تبدیل شوند، بررسی میشود.
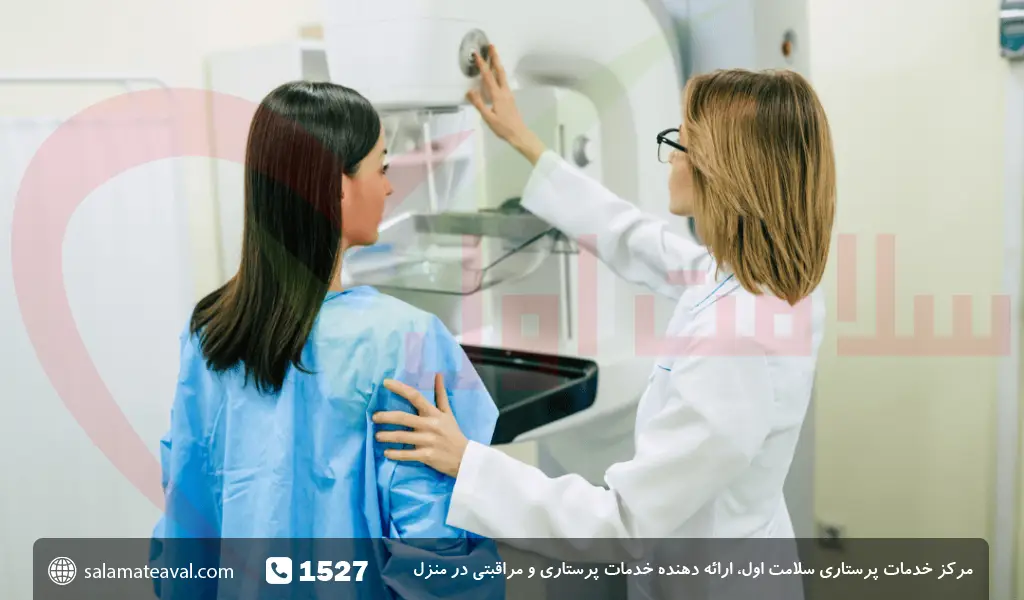
- ماموگرافی: این روش تصویربرداری برای شناسایی سرطان پستان به ویژه در زنان بالای 40 سال مورد استفاده قرار میگیرد. ماموگرافی میتواند تومورهای کوچک را قبل از اینکه قابل لمس شوند، شناسایی کند.
خطرناکترین نوع سرطان کدام است؟
خطرناکترین نوع سرطان به عوامل مختلفی از جمله نوع سرطان، مرحله تشخیص، سن بیمار، وضعیت عمومی سلامتی و پاسخ به درمان بستگی دارد. به طور کلی، سرطانهایی که به سرعت رشد میکنند، به اندامهای حیاتی بدن گسترش مییابند و به درمانهای استاندارد پاسخ نمیدهند، خطرناکتر تلقی میشوند. سرطانهایی مانند سرطان لوزالمعده به دلیل تشخیص دیرهنگام و گسترش سریع، و سرطان ریه به دلیل ارتباط قوی با سیگار و مقاومت به درمان، از جمله خطرناکترین انواع سرطان محسوب میشوند.
آیا سرطان درمان دارد؟
درمان سرطان بستگی به نوع، مرحله و محل آن دارد، و در برخی موارد ممکن است به طور کامل درمان شود. روشهای مختلفی برای درمان سرطان وجود دارد که شامل جراحی، شیمیدرمانی، پرتودرمانی، درمانهای هدفمند و ایمونوتراپی است. در بسیاری از موارد، سرطان در مراحل اولیه قابل درمان است و با تشخیص زودهنگام و درمان مناسب میتوان از گسترش آن جلوگیری کرد. اما در موارد پیشرفتهتر، درمانها ممکن است بیشتر به کنترل بیماری و کاهش علائم متمرکز شوند تا درمان کامل. پیشرفتهای جدید در علم پزشکی، به ویژه در زمینه درمانهای شخصیسازی شده، امیدهای زیادی برای بهبود نتایج درمانی به همراه داشته است، اما همچنان چالشهایی در درمان انواع خاصی از سرطانها وجود دارد.
راههای جلوگیری از ابتلا به سرطان
جلوگیری از ابتلا به سرطان ممکن است به طور کامل ممکن نباشد، اما تغییرات در سبک زندگی میتواند خطر ابتلا به این بیماری را به طور قابل توجهی کاهش دهد.
برخی از راههای موثر برای پیشگیری از سرطان عبارتند از:
- ترک سیگار: سیگار کشیدن یکی از بزرگترین عوامل خطر برای انواع مختلف سرطان، به ویژه سرطان ریه است. ترک سیگار میتواند شانس ابتلا به سرطانهای مختلف را کاهش دهد.
- رعایت رژیم غذایی سالم: مصرف میوهها، سبزیجات، غلات کامل و کاهش مصرف گوشتهای فرآوریشده و چربیهای اشباعشده میتواند به کاهش خطر ابتلا به سرطانهای روده بزرگ، پستان و پروستات کمک کند.
- فعالیت بدنی منظم: ورزش و فعالیت بدنی منظم نه تنها به حفظ وزن سالم کمک میکند بلکه میتواند خطر ابتلا به سرطانهایی مانند سرطان پستان، روده بزرگ و پروستات را کاهش دهد.
- مراقبت از پوست: استفاده از ضد آفتاب، پرهیز از قرار گرفتن در معرض مستقیم و طولانیمدت اشعه ماوراء بنفش خورشید و خودداری از استفاده از تختهای برنزه، میتواند خطر ابتلا به سرطان پوست (ملانوم) را کاهش دهد.
- پرهیز از مصرف الکل: مصرف بیش از حد الکل با افزایش خطر ابتلا به سرطانهایی مانند سرطان دهان، گلو، کبد، روده بزرگ و پستان مرتبط است. محدود کردن مصرف الکل میتواند این خطر را کاهش دهد.
- واکسیناسیون: واکسیناسیون علیه ویروسهایی که میتوانند موجب سرطان شوند، مانند واکسن HPV (ویروس پاپیلومای انسانی) و واکسن هپاتیت B، میتواند خطر ابتلا به سرطانهای مرتبط با این ویروسها را کاهش دهد.
- پیشگیری از تماس با مواد شیمیایی مضر: کاهش تماس با مواد شیمیایی سرطانزا مانند آزبست، بنزن و برخی مواد شیمیایی صنعتی میتواند خطر ابتلا به سرطان را کاهش دهد.
- معاینات پزشکی منظم: انجام معاینات پزشکی منظم و غربالگریهای سرطان، مانند ماموگرافی برای سرطان پستان، پاپ اسمیر برای سرطان دهانه رحم و کولونوسکوپی برای سرطان روده بزرگ، میتواند به شناسایی زودهنگام سرطان و درمان به موقع آن کمک کند.
سبک زندگی و پیشگیری اولیه از سرطان
پیشگیری اولیه از سرطان بر ایجاد شرایط فیزیولوژیک و محیط زیستی سالم در بدن تمرکز دارد تا احتمال شروع جهشهای ژنتیکی و تکثیر سلولی غیرطبیعی کاهش یابد. سبک زندگی سالم با کاهش التهاب سیستمیک، تثبیت هورمونها، تقویت سیستم ایمنی و بهبود عملکرد آنتیاکسیدانی، میتواند روند سرطانزایی را در مراحل اولیه مختل کند. این رویکرد علمی نشان میدهد بدن با حمایت صحیح، قدرت طبیعی برای خنثیسازی سلولهای پیشسرطانی را دار
ورزش منظم
فعالیت بدنی منظم یکی از مؤثرترین ابزارهای بیولوژیک برای کاهش خطر سرطان است. ورزش با:
- کاهش التهاب مزمن
- کاهش مقاومت به انسولین و تنظیم IGF-1 (فاکتور رشد مرتبط با سرطان)
- افزایش فعالیت سلولهای کشنده طبیعی NK (Natural Killer Cells)
- کاهش استروژن آزاد در زنان
- افزایش جریان خون و اکسیژنرسانی سلولی
به بدن کمک میکند تا محیطی ضدسرطان ایجاد کند. مطالعات نشان دادهاند حداقل ۱۵۰ دقیقه فعالیت متوسط در هفته یا ۷۵ دقیقه فعالیت شدید میتواند خطر سرطانهای روده بزرگ، پستان، رحم و پروستات را کاهش دهد. ترکیب تمرینات هوازی + قدرتی + تمرینات ذهن-بدن مثل یوگا بیشترین اثر محافظتی را دارد.
کنترل وزن
بافت چربی فعال است و فقط ذخیره انرژی نیست. چربی اضافی هورمونها و مولکولهای التهابی تولید میکند که محیطی مساعد برای سرطان میسازند. آدیپوسیتها (سلولهای چربی):
- سایتوکاینهای التهابی مثل TNF-α و IL-6 ترشح میکنند
- سطح انسولین و IGF-1 را افزایش میدهند
- هورمون استروژن بیشتری تولید میکنند (مهم در سرطان پستان)
مکانیسمهای فوق با تحریک تقسیم سلولی و کاهش مرگ طبیعی سلولها خطر سرطان را افزایش میدهند. حفظ شاخص توده بدنی (BMI) در بازه سالم و تمرکز بر کاهش چربی احشایی، نه صرفاً کاهش وزن، مهم است.
دوری از دخانیات و الکل
مواد شیمیایی موجود در سیگار مانند بنزوپیرین، نیتروزامینها و فلزات سنگین، به DNA سلول آسیب مستقیم وارد کرده و موجب جهش ژنی میشوند. حتی دود دستدوم و دستسوم (موادی که روی سطوح باقی میمانند) نیز خطر سرطان را افزایش میدهد. در مورد الکل، متابولیت آن به نام استالدهید (Acetaldehyde) مادهای سرطانزا است که منجر به موارد زیر میشود:
- آسیب DNA
- اختلال در ترمیم سلولی
- استرس اکسیداتیو
- تغییرات هورمونی
حتی مصرف کم الکل نیز در سرطانهای دهان، مری، پستان و کبد با افزایش ریسک همراه است.
سلامت روان
استرس مزمن باعث فعال شدن محور HPA (Hypothalamic–Pituitary–Adrenal) و افزایش هورمون کورتیزول میشود.
سطوح بالا و طولانیمدت کورتیزول سبب تضعیف عملکرد لنفوسیتها، کاهش فعالیت سلولهای NK، افزایش التهاب، سیستمیک و اختلال در خواب و متابولیسم میگردد و این شرایط سیستم ایمنی را در نظارت بر سلولهای جهشیافته کاهش میدهد.
روشهای مؤثر علمی برای کاهش این عوارض عبارتند از:
- مدیتیشن مبتنی بر ذهنآگاهی
- تنفس دیافراگمی
- خواب منظم ۷–۸ ساعته
- داشتن روابط اجتماعی حمایتی و فعال
اجتناب از مواد سرطان زا
تماس طولانیمدت با مواد سرطانزا میتواند جهش DNA و استرس اکسیداتیو ایجاد کند. مهمترین منابع محیطی سرطان زا عبارتند از:
- ترکیبات هیدروکربنهای آروماتیک چندحلقهای (PAH) در مواد غذایی سوخته و دود
- مواد شیمیایی خانگی و صنعتی مثل فتالاتها و فرمالدهید
- ظروف نچسب فرسوده و پلاستیکهای حرارتدیده
- آلودگی هوا و ذرات ریز PM2.5
- برخی محصولات آرایشی بیکیفیت
بهرهگیری از محیط با تهویه مناسب، استفاده از ظروف سالم، کاهش مصرف غذاهای کبابی مستقیم روی آتش و انتخاب محصولات استاندارد، میتواند مقررات حفاظتی بدن را فعال نگه دارد.
غربالگری منظم و تشخیص زودهنگام سرطان
تشخیص زودهنگام سرطان باعث افزایش موفقیت درمان و کاهش مرگومیر میشود. غربالگریهای دورهای برای سرطانهای شایع مانند پستان، دهانه رحم، روده بزرگ و پروستات بهویژه در افراد بالای ۴۰ سال یا افراد با سابقه خانوادگی ضروری است.
۱) سرطان پستان
تست غربالگری اصلی: ماموگرافی.
سن و فواصل معمول: توصیههای اصلی میگویند که برای زنان ریسک خطر متوسط، شروع از ۴۰–۴۵ سالگی گزینه قابل قبول است. بسیاری از سازمانها سن 45 را برای آغاز و سالی یکبار تا 54، سپس هر دو سال یا ادامه سالیانه بعد از 55 پیشنهاد کردهاند. تصمیمگیری باید با توجه به ریسک فردی و مشورت پزشک انجام شود.
افراد پرخطر: سابقه خانوادگی سرطان پستان یا جهشهای شناختهشده ژنتیکی، سابقه پرتودرمانی قفسهسینه در سنین جوانی، یا سابقه شخصی سرطان پستان.
علائم هشداردهنده: توده یا سفتی در پستان یا زیر بغل، تغییر در شکل یا اندازه پستان، ترشحات خونی از نوک پستان، تغییرات پوستی (کوچری شبیه پوست پرتقال)، درد مداوم در ناحیه. ماموگرافی میتواند تومورهای بدون علامت را در مراحل اولیه شناسایی کند که شانس درمان کامل را افزایش میدهد. در بیماران با بافت پستان متراکم ممکن است از سونوگرافی یا MRI مکمل استفاده شود.
۲) سرطان دهانه رحم
تست غربالگری اصلی: آزمایش HPV (آزمایش ویروس پاپیلومای انسانی) بهعنوان «تست اولیه» و/یا پاپ اسمیر (Pap test)؛ بسیاری از دستورالعملهای جدید توصیه میکنند تست HPV پایهای از ۲۵ تا ۶۵ سال هر ۵ سال (یا co-test هر ۵ سال / یا Pap هر ۳ سال در صورت نبود تست HPV).
سن و فواصل معمول: اغلب شروع در ۲۵ سال (یا ۲۱ در برخی توصیهها برای پاپ اسمیر)؛ ادامه تا ۶۵ سال با فواصل ۳–۵ سال بسته به تست.
افراد پرخطر: سابقه عفونت مزمن HPV پرخطر، سیستم ایمنی ضعیف (مثلاً HIV)، سیگار کشیدن یا سابقه سلولهای پیشسرطانی.
علائم هشداردهنده: خونریزی غیرطبیعی واژینال (بعد از رابطه، بین دو قاعدگی یا پس از یائسگی)، درد لگنی یا خونریزی پس از معاینه/تماس جنسی. چون اکثر سرطانهای دهانهٔ رحم با عفونتهای پیوستهٔ HPV مرتبط هستند، غربالگری HPV بسیار مؤثر است و واکسیناسیون HPV نیز پیشگیری اولیه قوی ارائه میدهد.
۳) سرطان روده بزرگ
تستهای غربالگری: کولونوسکوپی، تستهای غیرتهاجمی مانند FIT (fecal immunochemical test) سالیانه یا تست DNA مدفوعی هر ۳ سال.
سن و فواصل معمول: توصیه میشود غربالگری را از سن ۴۵ سال برای افراد با ریسک متوسط آغاز کنند و سپس بر اساس نوع تست تکرار شود (کولونوسکوپی هر ۱۰ سال در صورت طبیعی، FIT سالیانه، Cologuard هر ۳ سال).
افراد پرخطر: سابقه خانوادگی (آدنوم/سرطان روده در نزدیکان)، سندرمهای ژنتیکی (مثل FAP یا Lynch)، بیماری التهابی روده طولانیمدت یا سابقه پولیپ.
علائم هشداردهنده: خون در مدفوع یا تیرهشدن آن، تغییر طولانیمدت در عادات روده (یبوست/اسهال)، درد شکم یا نفخ مداوم، کاهش وزن بیدلیل، کمخونی فقر آهن. شناسایی زودهنگام پولیپها و برداشتن آنها در کولونوسکوپی میتواند مانع تبدیل به سرطان شود. به همین دلیل کولونوسکوپی هم تشخیصی و هم پیشگیرانه است.
۴) سرطان پروستات
تستهای مطرح: PSA (آنتیژن اختصاصی پروستات) خون و معاینهٔ رکتال دیجیتال (DRE)؛ برای مردان ۵۵–۶۹ سال توصیه میشود. توصیهها برای شروع یا قطع غربالگری بسته به وضعیت سلامت عمومی و ریسک است.
افراد پرخطر: مردان با سابقهٔ خانوادگی مثبت (پدر/برادر)، شروع مشاوره در سنین پایینتر (مثلاً از 45) ممکن است برای آنها مطرح شود.
علائم هشداردهنده: تکرر ادرار، جریان ضعیف ادرار، نیاز به برخاستن شبانه برای ادرار، خون در ادرار یا درد لگنی/کمر (در مراحل پیشرفتهتر). آزمایش PSA میتواند سرطانهای خاموش را نشان دهد ولی موجب تشخیص بیشدرمانی برخی تومورهای کمرسش میشود، بنابراین تصمیمگیری آگاهانه و فردیسازی غربالگری خیلی مهم است.
۵) سرطان ریه
تست غربالگری: اسکن کمدوز CT (LDCT) برای افراد پرخطر (بر اساس سابقهٔ سیگار).
معیارها / سن و فواصل معمول: بسیاری از راهنماها توصیه میکنند سالی یک بار اسکن کمدوز در افراد ۵۰–۸۰ سال با سابقهٔ حداقل ۲۰ پاکت سیگار در سال (و کسانی که همچنان میکشند یا در ۱۵ سال گذشته ترک کردهاند).
افراد پرخطر: سابقهٔ سیگار سنگین، تماس شغلی با آزبست یا دیگر ترکیبات سرطانزا، سابقهٔ پرتودرمانی قفسهسینه.
علائم هشداردهنده: سرفهٔ جدید یا تغییر در سرفهٔ مزمن، سرفهٔ خونی، تنگی نفس جدید، درد قفسهسینه، کاهش وزن بیدلیل یا عفونتهای تنفسی مکرر. اسکن کمدوز در جمعیتهای پرخطر میتواند مرگومیر مرتبط با سرطان ریه را کاهش دهد، اما شامل خطرات دز پرتویی اندک و یافتههای کاذب است، لذا فقط برای افراد پرخطر توصیه میشود.
رژیم غذایی و مواد غذایی ضد سرطان
تغذیه سالم یکی از مهمترین پایههای پیشگیری از سرطان است. انتخاب غذاهای طبیعی و کمفرآوریشده، سرشار از ویتامینها، آنتیاکسیدانها و مواد معدنی، میتواند سیستم ایمنی را تقویت کرده و جلوی آسیب سلولی را بگیرد. استفاده از مواد غذایی تازه، متنوع و متعادل، نهتنها ریسک سرطان را کاهش میدهد، بلکه انرژی روزانه و سلامت عمومی را افزایش میدهد.
سبزیجات و میوهها
مصرف روزانهٔ سبزیجات و میوههای رنگی غنی از فیبر، مواد فیتوشیمیایی و آنتیاکسیدانهاست. غذاهایی مثل سالاد شیرازی، سبزی خوردن، آشهای سبزیجات، سوپ جو با سبزیجات، بورانی اسفناج این ترکیبات با مبارزه با رادیکالهای آزاد، از سلولها محافظت کرده و التهاب بدن را کاهش میدهند.
- سبزیجات برگ سبز: اسفناج، سبزی خوردن، برگ چغندر، شنبلیله در قورمهسبزی
- گروه کلمها: کلم بروکلی، کلم سفید، گلکلم (مثلاً در ترهبار پخته، سوپ، سالاد)
- سبزیجات رنگی: هویج، چغندر، گوجهفرنگی (سالاد شیرازی، املت گوجه)
- میوههای آنتیاکسیدانی: انار، انگور قرمز، سیب، توت سفید/سیاه، زرشک (مثلاً پلو زرشک بدون روغن زیاد)
ویتامینها و مواد مغذی ضد سرطان
ویتامینهای A، C، E و مواد معدنی مانند سلنیوم و روی برای سلامت سیستم ایمنی و محافظت DNA ضروری هستند. کشک بادمجان با گردو، عدسی با لیموترش تازه، سالاد با کنجد و روغن زیتون مثالهای خوبی هستند. فیبر نیز با بهبود سلامت روده و تنظیم هورمونها از سرطانهای گوارشی پیشگیری میکند.
- ویتامین A: هویج، زرده تخممرغ، کدو حلوایی، جگر (در حد کم)
- ویتامین C: پرتقال، لیموترش، فلفل دلمهای، کلمترشی خانگی کمنمک، کیوی، آلبالو
- ویتامین E: بادام، تخمه آفتابگردان، کنجد، روغن زیتون
- سلنیوم: گردو، ماهیهای جنوب (حاجیپیران، شیر ماهی)، تخممرغ
- روی: نخود و عدس (آش رشته، عدسی)، گردو، گوشت گوسفند کمچرب
- فیبر: نان سنگک سبوسدار، جو، عدسپلو، لوبیاپلو، خوراک لوبیا چیتی، سبزیجات برگدار
چربیهای سالم و امگا-۳
چربیهای سالم به کاهش التهاب و کنترل رشد سلولهای غیرطبیعی کمک میکنند. قلیه ماهی با برنج قهوهای، سالاد کاهو و زیتون با آبلیمو، نان و پنیر و گردو مثالهای خوبی هستند. امگا۳ خواص ضدالتهابی قوی دارد.
- روغن زیتون برای سالاد و پخت ملایم
- ماهی قزلآلا، سالمون یا ماهیهای جنوب
- گردو (در صبحانه با پنیر و سبزی)
- کنجد و ارده (تهیه حلوا ارده خانگی کمقند)
- تخم کتان و تخم شربتی (در دوغ یا آبلیمو کمقند)
چای سبز و مواد آنتی اکسیدانی
چای سبز غنی از کاتچینها است که از DNA محافظت کرده و رشد سلولهای سرطانی را مهار میکند.
نکات مصرف:
- روزانه ۱–۲ فنجان کافی است
- بهتر است همراه غذا نباشد (جذب آهن رو کم میکند)
- میتوان با لیموترش، زنجبیل یا نعنا نوشید
جایگزینها و مکملها:
- زرشکدم کرده
- چای به و سیب
- دمنوش زنجبیل، گلگاوزبان با لیمو ترش
- زعفران کممقدار (ضد التهاب و آرامبخش)
غذاهایی که باید اجتناب کرد
مصرف برخی مواد غذایی با افزایش ریسک سرطان مرتبط است، بهخصوص غذاهای پرچرب، فرآوری شده یا دارای مواد نگهدارنده و قند بالا:
- سوسیس، کالباس و همبرگر صنعتی
- گوشتهای دودی و نمکسود (مثل ماهی دودی شمال)
- نوشابه، دلستر شیرین، شربتهای صنعتی
- فستفودهای چرب
- روغن نباتی جامد و سرخکردنی
- غذاهای خیلی سوخته و تهدیگ فراوان (مواد سرطانزا تولید میکنند)
پیشگیری از عود سرطان و مراقبت های پس از درمان
پس از پایان دوره درمان سرطان، مرحله بسیار مهمی آغاز میشود: مراقبتهای پس از درمان و پیشگیری از عود بیماری. بدن و دستگاه ایمنی هنوز در حال بازسازی هستند و کوچکترین بیتوجهی میتواند خطر بازگشت سرطان را افزایش دهد. رعایت سبک زندگی سالم، غربالگریهای منظم و توجه به سلامت روان در این مرحله حیاتی است.
- پیروی دقیق از برنامه درمانی: مصرف منظم داروها، تکمیل جلسات پیگیری، انجام آزمایشها و اسکنهای دورهای مانند MRI، CT اسکن، آزمایش خون و مارکرهای سرطانی طبق دستور پزشک ضروری است. حتی در صورت بهبود علائم، قطع یا تغییر خودسرانه داروها ممنوع است.
- تغذیه و ترمیم سیستم ایمنی: بدن پس از درمان (جراحی، شیمیدرمانی، پرتودرمانی) نیاز به حمایت تغذیهای ویژه دارد. رژیم غذایی ضدالتهاب و سرشار از آنتیاکسیدانها به بازسازی بافتها، تقویت ایمنی و کاهش خطر عود کمک میکند.
- فعالیت بدنی و بهبود عملکرد بدن: ورزش منظم با شدت مناسب (مثل پیادهروی روزانه، یوگا، حرکات کششی)
میتواند سیستم ایمنی را تقویت کند، خستگی ناشی از درمان را کاهش دهد، خلقوخو و کیفیت خواب را بهتر کند و از چاقی (عامل خطر عود بسیاری از سرطانها) جلوگیری کند. البته برنامه ورزشی باید تحت نظر پزشک یا فیزیوتراپیست باشد، خصوصاً برای بیماران با ضعف عضلانی یا آسیب استخوانی. - سلامت روان و حمایت عاطفی: بازگشت به زندگی بعد از سرطان ممکن است با اضطراب، ترس از عود، افسردگی و استرس همراه باشد. مراقبت روانی بخشی ضروری از درمان است.
نقش پرستار و مراقبت حرفه ای در منزل
حضور پرستار یا مراقب متخصص در خانه میتواند روند بهبود را تسهیل کند، بهویژه برای بیمارانی که ضعف جسمی دارند، داروهای متعدد مصرف میکنند، نیاز به مراقبت از زخم یا کنترل عوارض دارند و یا به حمایت روحی و فیزیکی برای فعالیت روزمره نیاز دارند.
خدمات پرستار متخصص شامل کنترل علائم و عوارض پس از درمان، پیگیری مصرف داروها، مراقبت از زخمها و لولهها (در صورت وجود)، نظارت بر تغذیه و فعالیت و آموزش خانواده و کاهش استرس بیمار است.
نتیجهگیری
درنتیجه، سرطان یک بیماری پیچیده و جدی است که در آن سلولهای بدن به طور غیرقابل کنترل رشد میکنند و میتوانند به بافتهای اطراف حمله کنند. این بیماری میتواند از عوامل ژنتیکی، محیطی یا سبک زندگی ناشی شود و انواع مختلفی دارد که هرکدام نیاز به روشهای درمانی متفاوت دارند. تشخیص زودهنگام و پیگیری مستمر میتواند شانس درمان و بهبود را به طور قابل توجهی افزایش دهد.
اگرچه برخی از سرطانها همچنان دشوار به درمان هستند، پیشرفتهای علمی در زمینه درمانهای هدفمند، ایمونوتراپی و روشهای جدید تشخیصی امیدهای زیادی برای مقابله با این بیماری به ارمغان آورده است. در کنار درمانهای پزشکی، دریافت مراقبتهای تخصصی نیز نقش مهمی در بهبود کیفیت زندگی بیماران سرطانی دارد. در این میان، استخدام پرستار بیمار در منزل میتواند به بیماران کمک کند تا در محیطی آرام و بدون استرسهای بیمارستانی، مراقبتهای لازم را دریافت کنند. حضور یک پرستار متخصص نهتنها روند درمان را تسهیل میکند، بلکه از طریق کنترل علائم، مدیریت داروها و حمایت روحی، به افزایش امید و آرامش بیمار و خانواده او کمک شایانی میکند.
سوالات متداول
سرطان چیست؟
سرطان یک بیماری است که در آن سلولهای بدن به طور غیرقابل کنترل تقسیم میشوند و میتوانند به بافتهای اطراف گسترش یابند.
سرطان چگونه وجود میآید؟
سرطان ناشی از تغییرات یا جهشهای ژنتیکی در سلولها است که منجر به رشد غیرطبیعی و بیرویه آنها میشود.
علائم و نشانههای سرطان کدامند؟
علائم سرطان میتواند شامل درد، کاهش وزن ناگهانی، خستگی مفرط، تغییرات در پوست یا تودههای غیرمعمول باشد.
برخی از انواع سرطانهای شایع کدامند؟
انواع مختلف سرطان شامل سرطان پستان، ریه، پروستات، پوست، کولون، پانکراس و بسیاری دیگر هستند.
کدام سرطان قابل درمان نیست؟
درمانپذیری سرطان به نوع آن، مرحله تشخیص و وضعیت بیمار بستگی دارد. برخی سرطانها در مراحل بسیار پیشرفته سختتر درمان میشوند، اما بسیاری از آنها در صورت تشخیص زودرس قابل کنترل و درمان هستند. از این میان، سرطان پانکراس اغلب در مراحل پیشرفته تشخیص داده میشود و درمان آن بسیار دشوار است.
بهترین نوع سرطان کدام است؟
در واقع، اصطلاح “بهترین نوع سرطان” نداریم و چنین چیزی فاقد پایه و اساس علمی است، اما برخی سرطانها مانند سرطان تیروئید و سرطان پوست نوع بازالسل، معمولاً درمانپذیرتر و کمتهاجمیتر هستند. بیشتر تشخیص زودهنگام و درمان مناسب سرطان است که در درمان سرطان نقش کلیدی ایفا میکند.
سرطان از چی به وجود میاد؟
سرطان معمولاً به دلیل تغییرات ژنتیکی در سلولها ایجاد میشود. این تغییرات میتواند بر اثر عوامل محیطی مثل سیگار، آلودگی، تغذیه نامناسب، وراثت، سبک زندگی ناسالم یا عوامل ناشناخته باشد.
خطرناک ترین نوع سرطان کدام است؟
سرطانهایی مثل لوزالمعده، ریه، مغز و کبد معمولاً تهاجمیتر و دیرتر تشخیص داده میشوند. میزان خطر به مرحله تشخیص و سرعت رشد سلولهای سرطانی بستگی دارد.
کم خطرترین سرطان ها کداماند؟
سرطان تیروئید، برخی سرطانهای پوستی مثل بازالسل و سرطان پروستات در مراحل اولیه معمولاً کمخطرتر و قابل درمانتر هستند. پیگیری پزشکی و درمان بهموقع بسیار اهمیت دارد.
علائم انواع سرطان چیست؟
علائم بستگی به نوع سرطان دارد، اما نشانههای مشترک شامل کاهش وزن غیرعادی، خستگی، دردهای مداوم، توده یا ورم غیرطبیعی و تغییرات پوستی یا عملکردی بدن است. در صورت مشاهده علائم مداوم، مراجعه به پزشک ضروری است.















سلام. داشتن پولیپ روده حتما احتمال سرطان روده رو میبره بالا؟
سلام
خیر، داشتن پولیپ روده بهتنهایی به معنی سرطان نیست، اما بعضی از انواع پولیپها (مثل آدنوماتوز) ممکن است در طول زمان سرطانی شوند. به همین دلیل پزشک معمولاً آنها را برمیدارد و بهطور منظم کولونوسکوپی انجام میدهد تا از تبدیلشدنشان به سرطان جلوگیری شود.
ممنون از مطالب مفیدتون